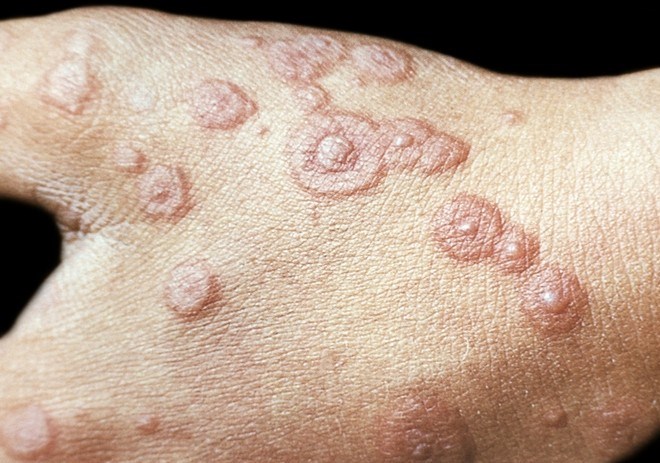
Патология не имеет возрастных, расовых и гендерных особенностей. Природные очаги боррелиоза постоянно расширяются. Совсем недавно эндемичными территориями считались США, Австралия, островная Европа, Приморье и Сибирь, в настоящее время клещ встречается практически повсеместно. 80% случаев заболевания регистрируются летом.

Впервые «мигрирующий дерматит» неясной этиологии был описан А. Афцелиусом в 1908 году. Мигрирующей эритемой заболевание назвал Б. Липшютц в 1913 году. В качестве аллергической реакции кожи при болезни Лайма дерматологи рассматривают мигрирующую эритему, начиная с 70-80х годов прошлого века, после открытия боррелии и составления описания боррелиоза.
В настоящее время связь между мигрирующей эритемой и боррелиозом практически не дискутируется, дерматоз считается ранним кожным маркером болезни Лайма. Актуальность проблемы связана с миграцией клещей, большим количеством заражённых боррелиозом особей в популяции, длительным периодом их активного существования (с мая по сентябрь), обитанием в лесных массивах, городских садах, парках и скверах.
Если вовремя не начать лечение этого не чешущегося и не отличающегося болезненностью большого красного пятна, мигрирующая эритема в большинстве случаев приобретает затяжной характер, когда вылечить болезнь становится сложно.
Тогда бактерия Боррелия бургдорфери распространяется по всему организму, вызывая поражение нервной системы, суставов, сердечной мышцы. Если после или во время укуса инфицированного боррелиозом клеща наступила беременность, женщина передает возбудителя ребенку.
Причины мигрирующей эритемы
Возбудитель мигрирующей эритемы – боррелия, переносчиком которой является заражённый иксодовый клещ. Существуют природные очаги его обитания, клещ встречается в лесах, прибрежных зонах и парках, где насекомое обитает на стеблях цветов и трав. Заражение человека происходит в момент укуса, когда со слюной клещ впрыскивает в кровь боррелию. Продолжительность пребывания переносчика на коже не имеет значения, инфекционно-аллергический процесс начинает развиваться сразу после проникновения слюны с возбудителем в кровь пациента. Хозяевами боррелий являются домашние или дикие животные, клещ выступает только в роли пожизненного носителя, становясь переносчиком инфекции после укуса заражённого животного.
Укус клеща нарушает целостность кожных покровов. Часть боррелий остаётся в месте внедрения, остальные с током крови и лимфы разносятся ко всем органам и тканям, оседают в лимфатических узлах. Инфекционно-аллергическая эритема является патогномоничным проявлением дебюта болезни Лайма и образуется на коже в первые часы с момента заражения. Вслед за ней через месяц появляется полиорганная симптоматика. Следует отметить тот факт, что в 25% случаев мигрирующая эритема не развивается. Вероятно, это связано с особенностями функционирования иммунной системы организма, силой ответной реакции, количеством проникшего в кожу возбудителя и его вирулентностью.
Боррелия внедряется в кожу, по лимфатическим сосудам проникает в глубокие слои и вызывает воспаление, одновременно сенсибилизируя дерму. В процессе альтерации, экссудации и пролиферации участвуют клетки иммунной и гистиоцитарной системы кожи, лимфоциты и макрофаги. Они связывают боррелии, воспринимая их как чужеродные антигены. Одновременно происходит стимуляция клеточной пролиферации с замещением дефекта ткани в месте укуса клеща.
Сама эритема возникает в результате извращённой реакции расширения сосудов кожи, замедления кровотока и увеличения давления плазмы на стенки капилляров. В результате перечисленных процессов «выдавленная» из сосудов часть плазмы пропитывает дерму, которая отекает, приподнимая пятно над окружающей кожей. Вслед за плазмой в дерму мигрируют Т-лимфоциты сосудистого русла, которые контролируют чужеродное внедрение, ликвидируя оставшиеся боррелии. Эритема начинает разрешаться с центра. В зоне первичного повреждения воспаление стихает, а по краям продолжает расти эритематозный вал из Т-лимфоцитов и дермальных клеток. Именно так, центробежно, увеличиваются размеры эритемы.
Возбудитель

Возбудитель болезни Лайма — Borrellia burgdorferi — открыт в 1981 г. американским врачом Вилли Бургдорфером (Willy Burgdorfer), и подобно возбудителю сифилиса Treponema pallidum является спирохетой.
Болезнь Лайма впервые описана в 1975 г. в США, где в городке Лайм после летних каникул у большинства детей наблюдался полиартрит. Было отмечено, что заболевание возникает после укуса клещей.
В результате чего у детей развивалась кольцевидная эритема с просветлением в центральной части — в месте проникновения Borrellia burgdorferi. Болезнь Лайма широко распространена не только в Европе, но и в США и в Канаде, а также в Азии и Австралии.
Болезнью Лайма болеют как дети, так и взрослые. Практически с одинаковой частотой болеют женщины и мужчины разных возрастных групп. Borrellia burgdorferi попадает в кожу в месте укуса клеща. В среднем в течение 3-32 дней спирохеты мигрируют вокруг места укуса (входных ворот инфекции) в кожу, вызывая клиническую картину мигрирующей эритемы.
Затем распространяются по лимфатической системе, способствуя развитию регионального лимфаденита, либо, позднее, диссеминируют с током крови в другие органы и на другие участки кожи. Манифистация симптомов в большей степени зависит от ответа иммунной системы человека, чем от деструктивного воздействия Bonellia burgdorferi.
Симптомы мигрирующей эритемы
Мигрирующая эритема является ключевым признаком, позволяющим установить наличие боррелиоза, поэтому ранняя диагностика этого заболевания чрезвычайно важна. Патологический процесс при возникновении мигрирующей эритемы имеет инкубационный период продолжительностью 32 дня и включает 3 клинические стадии развития: раннюю, диссеминированную и позднюю.
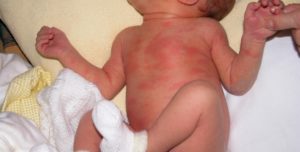
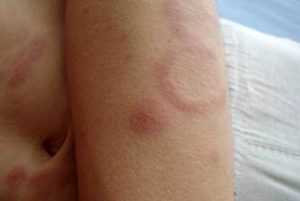
На ранней (местной, локализованной) стадии мигрирующей эритемы на коже появляется ярко-розовое или красное пятно с папулой или макулой в центре (в месте укуса). Пятно немного выпуклое, горячее на ощупь, имеет чёткие границы и быстро растёт. После увеличения до 5 сантиметров начинается разрешение элемента в центральной части, пятно приобретает кольцевидную форму. Возможны неприятные ощущения, реже – зуд, жжение и боль в зоне поражения. Иногда наблюдаются продромальные явления, безжелтушный гепатит и признаки поражения мозговых оболочек. Пятна сохраняются в течение 3-30 дней, а затем начинают шелушиться и «растворяются», оставляя небольшую гиперпигментацию по контуру. При подключении антибактериальной терапии на этом патологический процесс останавливается. При отсутствии лечения или недостаточной терапии наступает вторая стадия.
В диссеминированной стадии мигрирующей эритемы боррелии в большом количестве поступают в кровь из лимфоузлов. Эритема увеличивается в размерах. Происходит дополнительная сенсибилизация организма, отмечается снижение иммунитета. Появляются новые множественные уртикарные высыпания и вторичные кольцевидные элементы, возможна доброкачественная лимфоцитома кожи. Присоединяются температура и головная боль, нарастают слабость и бессонница, выявляются неврологические и кардиальные симптомы. Вторая стадия длится от 6 месяцев до 2 лет. При недостаточном иммунном ответе, некорректно рассчитанной дозе лекарственного препарата, высокой вирулентности и большом количестве боррелий заболевание переходит в третью стадию.
Хроническая (поздняя) стадия мигрирующей эритемы характеризуется развитием акродерматита и хронического Лайм-артрита. Наблюдается симметричное поражение суставов, сопровождающееся отеком, ограничением движений, локальной гиперемией и гипертермией. Мигрирующая эритема приобретает фиолетовый оттенок, истончается и атрофируется в центре, через кожу начинают просвечивать сосуды и подлежащие ткани. При этом пятно по-прежнему растёт, увеличиваясь в размерах, но локализуется уже не в месте укуса клеща, а рядом с суставами или на разгибательной поверхности конечностей. Стадия длится годами.
Ранняя локализованная стадия
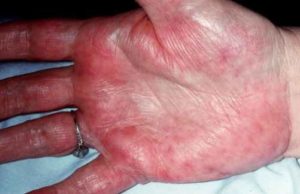
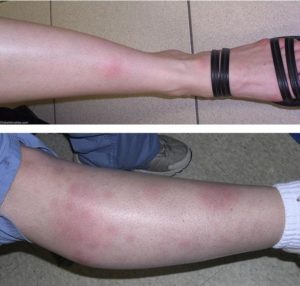
В ¾ случаев, если человека укусил инфицированный клещ, в месте укуса появляется красное пятно, которое может быть как плоским, так и иметь небольшую припухлость. Описаны случаи, когда очаг укуса приобретал лентообразную форму, проходя широкой полосой через шею, лицо, грудную клетку. Эритематозный очаг имеет только ярко-красные границы или весь приобретает такой оттенок. Иногда на покраснении сверху возникают пузырьки или небольшие черные участки. Вокруг первичного очага могут появляться такие же пятна, но меньшего диаметра (до 3-5 см), не сливающиеся между собой и с основным покраснением. Кожа эритемы горячее, чем здоровые участки вокруг, но при прощупывании она безболезненна.
Такое покраснение за дни или недели увеличивается в размере, достигая от 5-ти до 20-ти см, приобретая форму кольца или овала. Когда границы пятна расширяются, его центр бледнеет.
Эритематозные поражения возникают чаще всего на голенях, под коленями, на ягодицах, в подмышечных ямках. Могут появляться и на туловище. Ладони и стопы мигрирующая эритема обычно не поражает.
Образование обычно не имеет никаких других симптомов, обнаруживаясь просто визуально. Иногда в области ее локализации человек отмечает сильный зуд, резкую боль, ощущение жжения. Могут также наблюдаться нарушения движений мышц ниже пятна, снижение температурной или болевой чувствительности. Часто отмечается припухлость и болезненность лимфоузлов, собирающих лимфу из области, где развилась эритема.
На этой стадии отмечаются также общие симптомы: небольшая слабость, повышенная утомляемость, которая больных не настораживает.
Пятна сохраняются до недели, постепенно бледнея. После них остается более темный участок кожи, который шелушится. Одновременно с исчезновением этого пятна на ухе или соске может появляться отек кожи небольшого диаметра, на котором развивается красноватое уплотнение.
Заболевание может остановиться на этой стадии, но может и пойти дальше, если меры не приняты, и боррелии массово проникают в кровь.
Ранняя диссеминированная стадия
Она характеризуется появлением новых очагов, но уже небольшого диаметра, на различных участках тела. В отличие от первичной эритемы, в этих нет красноватого центра, возникающего в том месте, куда проникал клещ. Одновременно с более красными сыпными элементами появляются или бледно-розовые пятнышки, или волдыри, напоминающие крапивницу. Чаще всего они локализуются на скулах, проходят через некоторое время сами.
Проникновение боррелий в кровь характеризуется общими симптомами:
- ломотой в теле;
- повышением температуры до 38-39°С;
- головной болью;
- болью в мышцах;
- тошнотой;
- могут мерзнуть ноги;
- расстройствами сна;
- неприятными ощущениями или болями в сердце;
- болями в суставах, которые при этом не краснеют и не отекают.
Хроническая стадия
Возбудителем хронической мигрирующей эритемы или, как ее еще называют, болезни Лайма, или системного клещевого боррелиоза является переносимая клещами спирохета Borrelia burgdorferi. Клиническое проявление болезни можно условно поделить на три стадии:
- Локализованная стадия, может продолжаться от 3 до 40 дней, обычно проявляется кольцевидной эритемой вокруг места укуса клеща, поражение распространяется от центра к периферии и может иметь размеры от 2 до 20 см в диаметре. Иногда возможны проявления поражения кожи в виде крапивницы или диффузной эритемы. Наиболее часто болезнь Лайма локализуется в области грудной клетки, на голове и шее. Симптомами мигрирующей эритемы при этой стадии являются: головная боль, слабость, тошнота, рвота, увеличение лимфатических узлов, тяжелый оттек и зуд в зоне эритемы, инфильтраты и гиперестезия;
- Диссеминированная стадия, может проявляться в период с 3 по 21 неделю, для нее характерно возникновение таких осложнений как, миалгия, артриты, мигрирующая артралгия, неврит лицевого нерва и острый менингит, в редких случаях перикардит и миокардит;
- Стадия поздних проявлений, может длиться от нескольких месяцев до 10 и более лет. В этот период развивается хронический менингит, энцефаломиелит, полирадикулит, периферическая нейропатия.
Диагноз болезни Лайма основывается в основном по клинической картине при наличии хронической мигрирующей эритемы, серодиагностика в этом случае необходима только для подтверждения диагноза. Если эритема отсутствует, необходим полный сбор анамнеза при укусе клеща и проведение серологических тестов на наличие антител. Также широко применяется твердофазный иммуноферментный анализ, его рекомендуется делать не раньше трех недель после укуса клеща, так как при более раннем сроке антитела в крови не обнаружатся.
Основной симптом этой стадии – поражение суставов. Они отекают и краснеют, перестают двигаться в полном объеме. Воспаляются суставы симметрично, этот симптом периодически проходит, затем вновь возобновляется.
На коже рук или голеней, обычно в области суставов, появляется красновато-фиолетовое пятно, асимметричное, которое в течение месяца растет в размерах, при этом покров в его центре истончается, атрофируется. В месте атрофии хорошо проступает венозный рисунок.



Диагностика
Быстрота и точность диагностики при мигрирующей эритеме важны для своевременного купирования процесса. Диагноз выставляется коллегиально врачом-дерматологом и врачом-инфекционистом на основании клинической картины и данных анамнеза.
Для подтверждения проводят иммуноферментный анализ венозной крови, взятой через 21 день после укуса клеща (раньше антитела не различимы), на антитела к боррелиям.
Применяют метод непрямой иммунофлуоресценции (РНИФ), иммуноблоттинг (сочетание электрофореза и ИФА или РИА). Реже используют иммунофлюорометрию и реакцию непрямой агглютинации. Для исключения менингита и сочетанной инфекции проводят люмбальную пункцию с исследованием спинномозговой жидкости методом ПЦР и ИФА.
Патоморфологическая картина неспецифична. Мигрирующую эритему дифференцируют с укусами пчёл и других насекомых, дерматитом, трихофитией, сифилитической розеолой, склеродермией, эритемой Дарье, мигрирующим миазом.
Диагностика хронической мигрирующей эритемы в стандартных случаях не вызывает сложностей, так как заболевание проявляется в классической клинической картине с наличием очага воспаления, который постепенно увеличивается и образует кайму.
Очаг воспаления со следом укуса клеща в течение нескольких дней достигает больших размеров и имеет небольшую пигментацию. Для точного определения диагноза назначают гистологическое исследование с анализом инфильтрата.
Мигрирующая эритема хронического типа отличается от острой эритемы, которая является временным воспалительным процессом, вызванным укусом пчел, ос, комаров. Часто хроническая эритема имеет неизвестную этиологию и сопровождается резкой болью, тяжелым отеком, зудом и сильным жжением.
Для определения типа хронической мигрирующей эритемы назначают полное обследование, в том числе анализ крови, исследование эпидермиса, анализ инфильтрата, анализ мочи и т.д.
Мигрирующая эритема Афцелиуса-Липшютца является наиболее опасной формой заболевания, поэтому требует немедленного лечения. Эта эритема сопровождается высокой температурой тела, уплотнением лимфатических узлов и постоянно увеличивающимися в размерах желтоватыми пятнами с плотным наполнением.
Какой врач лечит мигрирующую эритему?
Лечением мигрирующей эритемы занимается инфекционист и дерматолог комплексно. Первый специалист назначит лечение, направленное на борьбу с инфекцией боррелиоза, а второй устранит кожные проявления заболевания.
Лечение мигрирующей эритемы

Для лечения мигрирующей эритемы назначают антибиотики с широким спектром действия в соответствии с типом заболевания и стадией его течения. Наиболее эффективным является лечение на ранних стадиях заболевания, но не следует самостоятельно использовать дерматологические и антисептические лекарственные средства без полного обследования.
На начальной стадии мигрирующей эритемы лечащий врач может назначить взрослым пациентам амоксициллин или доксициклин 2-3 раза в сутки по 40-70 мг/кг. Курс лечения обычно составляет 7-14 дней, а при затяжном течении заболевания – 21-30 дней.
На тяжелых стадиях течения хронической мигрирующей эритемы и при наличии осложнений назначают принимать цефтриаксон 1-2 раза в сутки по 50 мг, а также прописывают ежедневные внутримышечные инъекции бензилпенициллина. Курс лечения длится 14-20 дней.
Для укрепления иммунитета и усиления защитных функций организма при борьбе с воспалительным процессом назначают полный курс витаминной терапии.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Прогноз

Специфической профилактики боррелиоза не существует. Летом, в фазу активной жизнедеятельности клещей, нужно минимизировать риск попадания насекомых на кожу: помнить, что клещи живут в траве, использовать репелленты при выезде на природу, одеваться в светлые одежды, максимально закрывающие кожу от насекомых (длинные рукава, брюки с резинками, высокие сапоги, головные уборы), осматривать кожу по возвращении домой.
При укусе клеща не следует дожидаться развития мигрирующей эритемы. Необходимо снять насекомое с кожи, поместить в герметичный сосуд и сдать на анализ в СЭС.
Нужно обратиться к инфекционисту, который может сделать инъекцию интерферона или (реже) назначить профилактический курс антибактериальной терапии. После получения результатов анализа решение о дальнейшем ведении пациента принимает специалист.
Прогноз при своевременной диагностике и лечении благоприятный. При прогулках в лесу, работах в саду или на даче нужна закрытая обувь, носки и длинные штаны, которые нужно предварительно обработать репеллентами.
Вакцины от болезни Лайма нет. Поэтому, если укусил клещ, не стоит дожидаться появления мигрирующей эритемы. Требуется сразу же обратиться в инфекционный стационар, где врачи приемного покоя назначат курс наиболее актуальных на данный момент антибиотиков для домашнего приема.
Профилактика
Специфической профилактики боррелиоза не существует.
Так как основным переносчиком возбудителя эритемы является лесной или собачий клещ, то вероятность укуса клещей возможна в теплое время года с апреля по октябрь. Наиболее опасными они являются ранней весной.
Для профилактики мигрирующей эритемы необходимо в период активности клещей, находясь в лесной местности или в зонах отдыха, использовать средства индивидуальной защиты. Лучший способ обезопасить себя от различных возбудителей болезней переносимых различными видами клещей – это защита от укусов с помощью различных современных средств. Нужно максимально защитить свое тело и открытые участки кожи. Для этого необходимо:
- применение всевозможных химических средств, которые отпугивают различных вредных и опасных насекомых (кремы, мази, репелленты и прочее);
- использование закрытой одежды с длинными рукавами;
- удобная закрытая обувь;
- головной убор;
- перчатки.
После прогулок не забывайте тщательно осмотреть себя и своего ребенка для выявления клещей.
При укусе клеща не следует дожидаться развития мигрирующей эритемы. Необходимо снять насекомое с кожи, поместить в герметичный сосуд и сдать на анализ в СЭС. Нужно обратиться к инфекционисту, который может сделать инъекцию интерферона или (реже) назначить профилактический курс антибактериальной терапии. После получения результатов анализа решение о дальнейшем ведении пациента принимает специалист. Прогноз при своевременной диагностике и лечении благоприятный.
Полезное видео про клещевой боррелиоз
- https://rodinka.xyz/bolezni-kozhi/migrirujushhaja-jeritema.html
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_dermatologia/erythema-migrans
- https://BellaEstetica.ru/dermatologiya/migriruyushhaya-eritema.html
- https://dermatologiya.pro/nasledstvennye-bolezni/eritema/migriruyushhaya.html
- https://www.neboleem.net/migrirujushhaja-jeritema.php
- https://davlenie-vnorme.ru/zabolevaniya/migriruyushhaya-eritema-lechenie-prichiny-i-simptomy