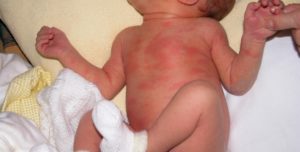
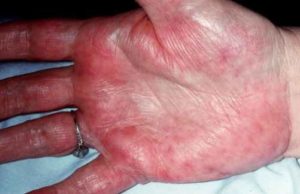
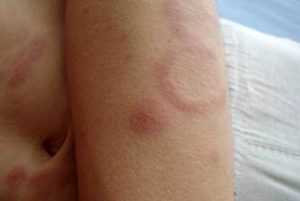
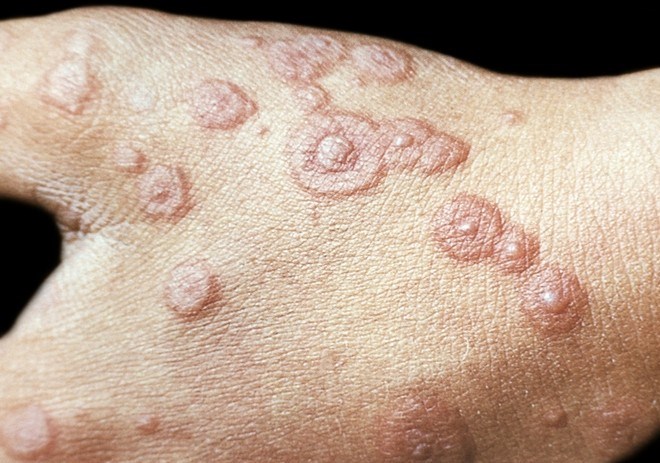
Дерматоз узловатая эритема или erythema nodosum — это заболевание, характерным для которого является поражение кожных сосудов воспалительным процессом (васкулит, ангиит) с возникновением в подкожной жировой клетчатке и дерме болезненных образований в виде узлов. Последние обычно локализуются по передней и переднебоковой поверхностям бедер и голеней.
Согласно данным МКБ 10 (Международной классификации болезней от 2010 года), болезни присвоен код L52.
Узловатая эритема: фото
Название болезнь получила в соответствии с основным клиническим симптомом – образованием в коже голеней множественных или единичных узлов. При острой форме они имеют около 2 или 3 см в диаметре, розовую или синюшную окраску, характеризуются болезненностью (вплоть до невозможности ходить). Причины – инфекции (чаще всего стрептококковая, токсоплазмоз, туберкулез) или аллергия на медикаменты. Лечение проводится в стационаре по показаниям в зависимости от провоцирующего фактора.


Виды узловатой эритемы
Узловая эритема подразделяется на различные формы, в зависимости от этиологического фактора и характера течения заболевания.

Узловатая эритема (клинические рекомендации представлены Общероссийской общественной ассоциации ревматологов Российской Федерации) можно описать следующим образом:
| Этиологический фактор | Течение заболевания, выраженность и давность патологического процесса, клинические проявления |
|
|
Стадии и степени узловатой эритемы
Принято выделять 3 стадии формирования эритематозного узла:
- Стадия созревания – формируется в течение первых 2-7 дней от момента возникновения заболевания и характеризуется наличием болезненного уплотнения бледно-розового цвета, без четких границ.
- Развернутая стадия – наличие ярко-красного узла, выступающего над уровнем кожи, болезненного, горячего на ощупь. Вокруг новообразования отмечается пастозность мягких тканей. Длительность развернутой стадии – 10-14 дней. Общая клиническая картина: лихорадка, озноб, повышенная утомляемость и боли при движении в смежных с узлом суставах.
- Стадия разрешения – побледнение узлового образования и уменьшение его размера. При пальпации – незначительная болезненность. Клиника стихает.
Эпидемиология
Впервые термин «узловая эритема» ввел дерматолог из Великобритании Роберт Виллан в 1807 году. Более поздние исследования дали возможность сделать вывод, что узловая эритема – это один из вариантов аллергического васкулита. Если сравнить симптомы заболевания с системными васкулитами, то при узловой эритеме отмечается локальное поражение сосудов, которое преимущественно появляется на ногах.
Узловатая эритема встречается у 5-45% населения, особенно часто в молодом возрасте. В результате эпидемиологических исследований установлено, что в разных регионах процент заболеваемости значительно отличается и во многом зависит от преобладания той или иной патологии, характерной для определенной местности. Однако полных статистических данных о распространенности этой болезни недостаточно. Известно только, что в Великобритании в 1 год на 1000 населения регистрируется 2-4 случая.
Различий в частоте случаев заболевания между городским и сельским населением, а также между полами подросткового возраста не отмечается. Однако после полового созревания девушки и женщины поражаются в 3-6 раз чаще, чем юноши и мужчины.
Принято считать, что патология развивается, преимущественно, на фоне других заболеваний, из которых наиболее частым является саркоидоз. Хотя риску развития узловатой эритемы подвержены лица любого возраста, но чаще поражаются молодые люди 20-30 лет. Это связывают с тем, что максимальная заболеваемость саркоидозом приходится именно на этот возрастной период. Нередко после рентгенологического обследования органов грудной клетки у пациентов, обратившихся с клинической картиной узловатой эритемы, обнаруживался саркоидоз.
Более высокая частота заболеваний узловатой эритемой отмечается в зимний и весенний периоды. Это может быть связано с сезонным ростом числа простудных заболеваний, вызванных бета-гемолитическим стрептококком группы А. Описаны также и отдельные случаи семейного поражения узловатой эритемой, особенно детей, что объясняется наличием среди членов семьи постоянного источника инфекционного возбудителя (бета-гемолитического стрептококка группы А).
Причины появления узловатой эритемы
В зависимости от этиологического фактора заболевание определяют как:
- Первичное, или идиопатическое, если основное патологическое состояние или причинный фактор не выявлен. Число таких случаев составляет от 37 до 60%.
- Вторичное — при установлении основного заболевания или фактора, которые могут считаться причиной.
К предрасполагающим факторам относят переохлаждение, сезонность, наличие хронических заболеваний, злокачественных или доброкачественных новообразований, венозной или/и лимфатической недостаточности сосудов нижних конечностей, лекарственные препараты, обменные нарушения и многие другие.
Этиология узловатой эритемы разнообразна. Чаще всего это:
- бактериальная инфекция (туберкулез, туляремия, бруцеллез, возбудители лихорадки, сальмонеллез, менингококки);
- вирусные заболевания (гепатит B, C, ВИЧ-инфекция, корь, ветряная оспа, мононуклеоз, «болезнь доярок», герпес вирус);
- грибковые поражения кожи и слизистых оболочек (споротрихоз, аспергиллез);
- простейшие (аскариды, молодые формы ленточных червей, токсоплазмоз, амебы);
- влияние лекарственных препаратов (противовоспалительные, антибиотики, вакцины, сульфаниламиды, средства контрацепции);
- аутоиммунный ответ (болезни Шегрена, Бехчета, неспецифический язвенный колит, болезнь Крона, ревматоидный артрит);
- гормональный фон (у беременных, на фоне приема контрацептивов);
- онкологические заболевания (рак поджелудочной железы, острая форма миелолейкоза).
У детей предрасполагающим фактором развития узловатой эритемы зачастую становится стрептококковая инфекция верхнего отдела дыхательных путей.
У взрослых, развитию септического панникулита, в 25-44% случаев, способствуют хронические заболевания, такие как: саркоидоз, воспалительные заболевания кишечника (болезнь Крона, неспецифический язвенный колит), различные формы инфекционных заболеваний, ревматическое поражение органов и систем.
Дополнительными факторами возникновения узловатой эритемы могут быть: сезонность, застойные венозные нарушения в нижних конечностях, переохлаждение. Исходя из вышеперечисленного, узловая эритема проявляется чаще как вторичное заболевание, на фоне основного.
В настоящее время, лидирующим основным заболеванием, вызывающим септический панникулит у взрослых, является саркоидоз. Частота встречаемости в различных регионах – 11-65%.
На фоне саркоидоза, узелковая эритема имеет ряд особенностей:
- быстрое нарастание отеков нижних конечностей (предшественник появления узелков);
- локализация очага не на передней поверхности бедер и голеней, а на заднебоковой стороне;
- крупные размеры, диаметром не менее 2 см;
- высокая склонность к слиянию узелков в бляшки;
- выраженные расстройства в бронхолегочной системе: одышка, кашель, боли в грудной клетке.
При онкологическом заболевании, узловатая эритема характеризуется особой стойкостью к терапии и часто переходит из острой стадии в хроническую форму, с последующими рецидивами.

Стрептодермия и эритематозные изменения кожи на фоне аутоимунного заболевания (болезнь Крона, неспецифический язвенный колит) возникает в моменты обострения основного заболевания. Только в 1/5 всех случаев, УЭ протекает независимо от обострений.
На фоне туберкулезного процесса, узловатая эритема локализуется на задней поверхности голеней, в области икроножных мышц. Узелки образуются медленно, часто изъязвляются и оставляют после себя рубцовые изменения, что неспецифично для эритемы. Частота встречаемости – 2%.
Механизм развития узловатой эритемы
Заболевание является реактивным процессом, с вовлечением в него органов и систем – об этом свидетельствует большое разнообразие антигенных стимулов, вызывающих развитие эритемы. Как и этиология, патогенез узловатой эритемы до конца не изучен, но медики предполагают, что в основе лежат иммунокомплексные реакции гиперчувствительности, связанные с формированием иммунных комплексов. Эти комплексы откладываются вокруг венул перегородок соединительной ткани в подкожном жировом слое клетчатки. Также имеет место реакция замедленного типа. Иммунный ответ, характерный для вторичного типа болезни, развивается из-за патологии органа или органов, развившейся в рамках первичного заболевания. Например, при саркоидозе у больного происходит иммунный ответ Th-1 типа 9, при этом накапливаются Т-лимфоциты CD4+. Кроме того, поражение саркоидозом сопровождается высоким уровнем активности лимфоцитов и макрофагов в месте развития патологии. Эти клетки, по неустановленным причинам, накапливаются в определённом органе, провоцируя повышение количества интерлейкинов нескольких типов, а также фактора некроза опухоли альфа. Именно ФНО-альфа относят к основным цитокинам, участвующим в оформлении саркоидозной гранулемы.
Самый распространённый патогенный элемент, провоцирующий появление узловатой эритемы – возбудитель Chlamydophila pneumoniae. У микроорганизма присутствует высокий тропизм к сосудистому эндотелию. После того, как хламидия попадает в кровоток, она в течение долгого времени размножается и накапливается в клетках сосудов, в макрофагах, моноцитах и изменённых тканях.
Обычно проявления узловатой эритемии встречается на нижних конечностях, на голенях, внутренней стороне бёдер, однако может обнаруживаться на лице, ягодицах, предплечьях, животе. Почему болезнь преимущественно располагается в зоне голеней, медикам пока неизвестно. Есть мнение, что эта часть ноги обладает относительно слабым уровнем артериального кровоснабжения в сочетании с ослабленным венозным оттоком из-за выраженного гравитационного эффекта, а также недостаточности мышечной помпы.
Не отвергается и гипотеза о наследственной предрасположенности. Это связано с высокой частотой обнаружения повышенного уровня ФНО-альфа (фактор некроза опухоли), высокой концентрации в крови ИЛ-6 (интерлейкин), не связанного с наличием инфекционного заболевания, и высокой частотой наличия HLA-B8 (человеческий лейкоцитарный антиген) в крови у женщин с узловатой эритемой.
Предполагается, что при переходе процесса в хроническую стадию в механизмы развития васкулита и повреждения эндотелиальной (внутренней) оболочки сосудов включаются некоторые инфекционные возбудители, которые придают более выраженную агрессивность этому процессу.
Патоморфология
Патоморфологические исследования материалов, полученных посредством биопсии кожи, свидетельствуют о зависимости результатов от стадии патологического процесса. При этом выявляются признаки повреждения, характерные для избыточной аллергической реакции замедленного типа. Воспалительный процесс в стенках венул и артериол сочетается с их дилатацией (расширением), что и обусловливает на начальных этапах болезни эритематозный (красноватый) цвет элементов.
Междольковые соединительнотканные перегородки жировой клетчатки, находящиеся на границе дермального слоя и гиподермы, утолщены и имеют признаки фиброза. Они в разной степени пронизаны клетками, простирающимися на околоперегородочные зоны. Эти клетки, среди которых преобладают лимфоциты, участвуют в воспалительных процессах. Кожный воспалительный процесс и фиброз перегородок объясняют наличие характерных плотных узелков (гранулем).
При остром течении узловатой эритемы основные морфологические изменения локализуются преимущественно в подкожной жировой клетчатке, а в дермальном слое определяется только неспецифическая отечность вокруг сосудов. При подостром — вместе с воспалением стенки мелких подкожных сосудов определяется инфильтрация междольковых перегородок, при хроническом (наиболее частая форма) — подкожный васкулит (воспаление) не только мелких, но и средних сосудов, а также утолщение стенки и разрастание клеток внутренней оболочки капилляров междольковых перегородок.
Узловатая эритема: клиническая картина
Она может являться симптомом, например, ревматизма, диссеминированного туберкулеза, бруцеллеза, туляремии или быть самостоятельным заболеванием, спровоцированным возбудителем инфекционного мононуклеоза (герпесоподобным вирусом Эпштейн-Барра), стрептококковой инфекцией, комбинированными оральными контрацептивами, сульфаниламидными препаратами и т. д., но почти в 32% причина остается неясной.
Длительность заболевания составляет от 2-х недель до 1,5 месяцев. Оно начинается постепенно с невысокой температуры и умеренных симптомов интоксикации, часто сопровождается расстройством функции желудка и кишечника, увеличением селезенки и полиаденитом. Эти явления нарастают с появлением характерной сыпи — к 3-5 дню заболевания. Температура повышается до 40°.
Высыпания в виде единичных или множественных элементов появляются в симметричных областях тела. Они локализуются преимущественно в области лучезапястных и коленных суставов, по внутренней и задней поверхностям обоих предплечий, по передней и внутренней поверхности голеней, реже — в области ягодиц и наружной поверхности бедер. Очень редко могут появляться отдельные элементы на грудной клетке и совсем в единичных случаях — на лице и слизистой оболочке ротовой полости. В зонах высыпаний возникают очень сильные боли.
Основные очаги узловатой эритемы представляют собой округлые или овальные плотные и резко болезненные узловые образования с нечеткими границами. Они расположены в коже и подкожной клетчатке, имеют размеры 30-50 мм и больше и могут возвышаться над окружающей поверхностью. При слиянии между собой узлы приобретают неправильные фигурные очертания. Нередко эти элементы сочетаются с высыпаниями, характерными для многоформной эритемы.
Кожа над узлами напряжена, имеет лоснящийся вид и характерную окраску — багрово- или ярко-красную, которая по мере рассасывания узлов постепенно приобретает лилово-синие оттенки, затем зеленовато-желтый и желтый цвета, что напоминает «цветение» кровоподтеков. Приподнятый над здоровой поверхностью кожи, очаг поражения неправильной формы на стадии ярко-красной окраски имеет сходство с рожистым воспалением.

Острая узловатая эритема
Является классическим типом, но не самым частым вариантом течения, развитию которого, как правило, предшествует острое инфекционное заболевание (ангина, ОРВИ и др.).
Она характерна внезапным появлением на ногах в области передней и боковой поверхности голеней (иногда — бедер) типичных множественных элементов в виде подкожных узлов диаметром от 5 до 60 мм и больше, которые могут сливаться друг с другом, образуя красные бляшки, и никогда не сопровождаются зудом. Возникновению высыпаний сопутствует боль разной интенсивности, как в покое, так и при их прощупывании.
Узлы имеют плотную консистенцию и нечеткие очертания (из-за отечности тканей), незначительно возвышаются над окружающей здоровой кожной поверхностью. Они быстро увеличиваются до определенных размеров, после чего их рост прекращается. Расположенная над ними кожа — гладкая и красная. Регресс гранулем может происходить самостоятельно в течение 3 (при легких случаях) или 6 (в более тяжелых случаях) недель.
Их обратное развитие никогда не сопровождается формированием язв и атрофических или гипертрофических рубцов. Узлы исчезают бесследно, но иногда на их месте временно могут сохраняться шелушение эпидермиса или/и гиперпигментация.
Эритэматозные очаги располагаются обычно симметрично, но изредка — на одной из сторон, или представлены одиночными узлами. Крайне редко гранулемы появляются на руках, шее и на лице, где они могут сливаться между собой, формируя эритематозные (красные) бляшки, а иногда и обширные, сливающиеся между собой, повреждения.
Локализация процесса на ладонной и подошвенной (плантарной) поверхностях обычно односторонняя и чаще встречается у детей, очень редко — у взрослых. Плантарную локализацию узловатой эритемы необходимо отличать от так называемой плантарной травматической крапивницы, имеющей вид участков покраснения кожи на подошвах. Последняя возникает у детей в результате значительных физических нагрузок. Динамическое наблюдение позволяет легко отличить узловатую эритему от плантарной, при которой покраснение исчезает в течение от нескольких часов до 1 суток.
Достаточно часто начало острой формы нодозной эритемы сопровождается высокой температурой тела (до 39°) и общей субъективной симптоматикой — слабостью, недомоганием, головной болью, болями в животе, тошнотой, рвотой и поносом, болезненностью в суставах и мышцах. Приблизительно у 32% больных отмечаются симптомы воспалительного процесса в суставах — внутрисуставной выпот, наличие в области сустава гиперемии кожи и отечности тканей.


Хроническая форма
Обычно развивается у женщин в среднем и пожилом возрастах, чаще на фоне сердечнососудистой (хроническая сердечная недостаточность, облитерирующий атеросклероз и варикозная болезнь нижних конечностей), аллергической, инфекционно-воспалительной (аднексит и др.) или опухолевой патологии, например, миомы матки.
Эта форма узловатой эритемы отличается длительным упорным течением. Она протекает с рецидивами, возникающими в весенний и осенний периоды и продолжающимися по несколько месяцев, во время которых происходит обратное развитие одних узлов и возникновение новых.
Узлов обычно несколько, они плотные, имеют диаметр около 40 мм, синюшно-розовую окраску, локализуются на переднебоковой поверхности голени, сопровождаются невыраженной болезненностью и умеренной непостоянной отечностью голени и/или стопы. На начальном этапе их появления окраска кожи может не изменяться, а сами гранулемы могут определяться только при пальпации. Общая симптоматика может быть слабо выраженной или отсутствовать вообще.
Мигрирующая форма
Протекает с аналогичными, описанными выше, клиническими проявлениями, но, как правило, имеет ассиметричный характер и меньшую выраженность воспалительного компонента. Начинается заболевание с возникновения в типичной области (переднебоковая поверхность голени) одного плоского узла тестоватой консистенции и цианотичной (синюшной) окраски.
Узел быстро растет за счет своих периферических зон и трансформируется в глубокую большую бляшку с запавшей и бледной центральной частью. Периферические отделы ее окружены валиком, имеющим насыщенную окраску. Основной узел могут сопровождать единичные мелкие узлы. Последние нередко располагаются на обеих голенях. Возможна и общая симптоматика — невысокая температура, болезненность в суставах, общая слабость и недомогание. Длительность течения мигрирующей формы составляет от нескольких недель до месяцев.

Чем опасна
Болезнь не представляет угрозы для жизни, прекрасно поддается лечению и рецидивы возникают редко. Рубцов или каких-либо других эстетически непривлекательных следов не оставляет.
Заболевание является сопутствующим. Поэтому, все усилия по лечению должны быть направлены на основную патологию.
Для этого, необходимо тщательно обследоваться и выявить причину основного заболевания.
Диагностика узловатой эритемы
Изменения в данных лабораторных исследований при узловатой эритеме носят неспецифический характер. Однако они позволяют дифференцировать заболевание от других нарушений, выявить его причину и сопутствующую патологию. В клиническом анализе крови в остром периоде или при рецидиве хронической узловатой эритемы наблюдается нейтрофильный лейкоцитоз и повышенное СОЭ. Бакпосев из носоглотки часто выявляет наличие стрептококковой инфекции. При подозрении на иерсиниоз производят бакпосев кала, для исключения туберкулеза — туберкулинодиагностику. Выраженный суставной синдром является показанием к консультации ревматолога и исследованию крови на ревматоидный фактор.
В затруднительных случаях для подтверждения диагноза узловатой эритемы дерматолог назначает биопсию одного из узловых образований. Гистологическое изучение полученного материала выявляет наличие воспалительного процесса в стенках мелких артерий и вен, в междольковых перегородках на границе дермы и подкожной клетчатки.
Определение этиологического фактора узловатой эритемы, сопутствующих очагов хронической инфекции или сосудистых нарушений может потребовать консультации пульмонолога, инфекциониста, отоларинголога, сосудистого хирурга, флеболога и др. специалистов. С этой же целью при диагностике узловатой эритемы могут быть назначены: риноскопия и фарингоскопия, КТ и рентгенография легких, реовазография нижних конечностей, УЗДГ вен нижних конечностей и т. п. Проведение рентгенографии легких направлено на выявление сопутствующего саркоидоза, туберкулеза или иного процесса в легких. При этом часто встречающимся, но не обязательным рентгенологическим спутником узловатой эритемы является одно- или двустороннее увеличение лимфатических узлов корня легкого.
Дифдиагностику узловатой эритемы проводят с индуративной эритемой при кожном туберкулезе, мигрирующим тромбофлебитом, панникулитом, узелковым васкулитом, образующимися при сифилисе гуммами.
Когда необходимо обратиться к врачу
Клинические рекомендации дерматологов направлены на своевременное выявление пациентом первых признаков возникновения узловой эритемы и его скорейшее обращение в медицинское учреждение.
В случае ухудшения общего состояния (нарастание интоксикационного синдрома), с появлением узловых образований на нижних и верхних конечностях, болезненных при пальпации и горячих на ощупь, ярко-красного цвета, следует незамедлительно обратиться к участковому терапевту или же сразу к врачу-дерматологу.
Лечение узловатой эритемы
При наличии выраженной картины заболевания необходимо соблюдение постельного режима в течение недели, что позволяет уменьшить отечность нижних конечностей и интенсивность болезненных ощущений. При этом рекомендуется придать ногам возвышенное положение, а при выраженной симптоматике — использовать эластичные чулки или бинтование эластичными бинтами.
Медикаментозная терапия
- При умеренно выраженных и легких формах узловатой эритемы лечение начинается с применения одного из препаратов из класса НПВС (нестероидные противовоспалительные средства) — Ибупрофен, Парацетамол, Индометацин, Ортофен, Диклофенак, Напроксен, Ибуклин, Мелоксикам, Лорноксикам, Нимесулид и др. Их принимают в течение 3-4 недель.
- Атибиотики, антибактериальные и вирусостатические средства. При возможности желательно беременным женщинам в первом триместреих не назначать. Наиболее безопасными для плода являются антибиотики пенициллиновой группы (Ампициллин и Оксациллин), цефалоспорины (Цефализин, Цефтриаксон, Цефокситим) и макролиды (Азитромицин, Эритромицин). Но лучше их и другие антибактериальные средства применять во втором триместре, а во второй половине беременности спектр используемых антибиотиков может быть расширен.
- Аминохинолиновые препараты Делагил или Плаквенил, обладающие противовоспалительным, антиагрегантным, противомикробным, анальгетическим, антиоксидантным и другими эффектами. Их назначение беременным женщинам нежелательно.
- Йодсодержащие препараты (раствор йодистого калия) и заменители йода, способствующие выделению тучными клетками гепарина, который подавляет реакции гиперчувствительности замедленного типа, уменьшает тромбообразование и улучшает микроциркуляцию.
- Короткие курсы подкожного введения Гепарина или Фраксипарина (лучше) — при тяжелом течении.
- Антиаллергические препараты (Фексофенадин, Лоратидин).
- Ангиопротекторы, расширяющие мелкие сосуды и повышающие их тонус, уменьшающие отечность и проницаемость их стенок, улучшающие реологические свойства крови и микроциркуляцию (Пентоксифиллин, Курантил, Вазонит, Т рентал и др.).
- Витамины “C” и ”E”.
- Глюкокортикоидные средства (Преднизолон, Метипред, Дексаметазон, Дипроспан) — показаны при узловатой эритеме, особенно связанной с саркоидозом, при наличии интенсивного воспалительного процесса и в случае недостаточной эффективности проводимого лечения. Они могут назначаться в невысоких дозах даже на любом сроке беременности.
- Плазмаферез или гемосорбция — при особо упорном и затяжном течении заболевания.
Местная терапия
Местное лечение осуществляется аппликациями с раствором Димексина или с раствором Ихтиола, гелем Димексина в сочетании с Гепарином, кремом с индовазином в сочетании с мазью или кремом с кортикостероидами — Белодерм, содержащий бетаметазон, Белогент (бетаметазон с гентамицином), Белосалик (бетаметазон с салициловой кислотой).
После купирования острых проявлений воспалительного процесса возможно использование физиотерапевтических процедур в виде аппликаций озокерита, фонофореза с жидкой мазью (линимент), содержащей дибунол, с гепарином, с лидазой или гидрокортизоном. Применяются также индуктотермия, магнитотерапия, токи ультравысокой частоты, лечение лазером и др.
Единые стандарты и схемы лечения узловатой эритемы не разработаны. Основными препаратами в настоящее время являются антибиотики. В то же время, широкое их применение может способствовать переходу острого процесса в хронический. Это объясняется отсутствием влияния антибактериальных средств и антибиотиков на вирусы и даже на многие штаммы бактерий. На современном этапе лечение как идиопатического, так и вторичного заболевания, к сожалению, направлено преимущественно на снижении степени выраженности локальных воспалительных процессов и уменьшение длительности течения заболевания.
Физиотерапевтические методы
Полезными свойствами обладают физиотерапевтические процедуры, значительно ускоряя процесс выздоровления пациента.

При узелковой эритеме часто применяют:
- Ультрафиолетовое облучение пораженного участка кожи (УФО) в минимальной эритемной дозе, в течение 5 дней.
- Магнитотерапия – 3-5 дней.
- Фонофорез, с применением гидрокортизоновой мази (для улучшения обмена веществ в пораженном участке кожи) – 5 дней.
Вспомогательная терапия народными методами
Не редко при узловой эритеме нижних конечностей назначается лечение народными средствами. Методы лечения традиционной медицины становятся еще эффективнее в комплексе с народными средствами. В народные рецепты входят травы, обладающие противовоспалительным действием, а также способные модулировать иммунную систему.
Народные методы
Самыми эффективными травяными сборами, обладающими противовоспалительным эффектом, снижая отек, будут:
- отвар листьев малины, с цветками липы, а также плоды грецких орехов (соотношение 1-1), используя в виде примочков на пораженные участки тела, в течение 20 мин., 2-3р/cут.;
- отвар листьев семижильника, с мятой – в виде примочек, 10-15 мин., 2р/сут.
Возможные осложнения
Прогноз благоприятный – большая часть всех случаев заканчивалась регрессией, спустя 3-4 недели с момента возникновения первого узла. Если узловатая эритема является вторичной, то выздоровление может затянуться до 6 недель.
Обычно узелки бесследно исчезают. В тяжелых случаях (у стариков, на фоне сопутствующих заболеваний или у детей), возможны рецидивы и переход в хроническую форму (чаще при стрептококковой инфекции).
Узловатая эритема не представляет особой угрозы для здоровья человека, но может повлиять на качество его жизни.
Детально опрашивая больного, выясняя причины и проводя тщательную клинико-лабораторную диагностику, можно без особого труда поставить верный диагноз и провести правильное лечение. При вторичных формах, по клиническим рекомендациям, устраняется основное заболевание, вследствие которого возникла узловая эритема.
Профилактика узловатой эритемы
Септический панникулит не относится к угрожающим жизни заболеваниям, но игнорировать его наличие также не стоит. В любом случае, следует обратиться за помощью к врачу, для исключения сопутствующего заболевания, которое может являться серьезной угрозой для здоровья человека.
Дети и женщины в период беременности обязательно подлежат госпитализации, ввиду их повышенной чувствительности и сниженного иммунного ответа. У такой категории лиц, УЭ протекает тяжелее, чем у взрослых. Отказ от госпитализации или занятие самолечением может привести к переходу узелковой эритемы из острой стадии в хроническую форму, снижая шансы на полное выздоровление.

Профилактика основного заболевания направлена на устранение вредных факторов, способствующих его развитию, и включает:
- прогулки на свежем воздухе;
- оптимальная физическая активность;
- эмоциональный покой (исключение стрессовых ситуаций);
- отказ от вредных привычек;
- соблюдение личной гигиены;
- регламентирование времени нахождения под прямыми солнечными лучами;
- уход за кожей;
- исключение взаимодействия с аллергенами;
- рациональное применение лекарственных препаратов;
- здоровое питание;
- санация очагов инфекции.
Соблюдение простых рекомендаций поможет избежать встречи с узловатой эритемой.
Узловатая эритема и беременность
Это заболевание при беременности, по различным данным, диагностируется у 2-15% женщин. Считается, что в основе его развития лежат те же механизмы. Беременность является уникальным состоянием организма женщины. Она возможна только при наличии равновесия между неспецифическим и специфическим видами иммунитета. Именно эти факторы и направляют иммунный ответ по определенному «руслу».
Перестройка эндокринной и иммунной систем в период гестации является уязвимым звеном, при котором создаются условия возникновения узловатой эритемы. Острая или активация хронической инфекции во время гестации на фоне физиологической иммуносупрессии (подавлении иммунитета) в еще большей степени включает механизмы последней, что способствует сенсибилизации сосудистой сети дермы и гиподермы и приводит к угрозе невынашивания беременности.
Как, в какой период и чем лечить узловатую эритему при беременности — это всегда сложные вопросы для врачей, которые должны учитывать негативное влияние не только самого заболевания, но и лекарственных препаратов на плод. Особенно неблагоприятным воздействием обладают антибиотики и антибактериальные препараты в период закладки органов и систем будущего ребенка (в первом триместре беременности).
Таким образом, главная роль в этиологии и патогенезе заболевания отводится иммунной ответной реакции организма на воздействие инфекционного или неинфекционного повреждающего агента. Роль реактивности организма человека в этом процессе, так же как и все звенья механизмов его взаимодействия с агрессивными агентами, в достаточной степени остаются неизученными.
Не совсем понятна и преимущественная локализация патологического процесса именно на ногах, что связывают в основном с замедленными кровотоком и лимфотоком, с особенностями строения мышечной ткани и сосудистой сети нижних конечностей и с застойными явлениями в них.

Интересные видео об узловатой эритеме, ее симптомах и способах лечения
Что такое узловатая эритема:
Лечение узловой эритемы:
- https://BellaEstetica.ru/dermatologiya/uzlovataya-eritema.html
- https://lifetab.ru/eritema-foto-simptomyi-i-lechenie-chto-eto-takoe-vidyi-kod-mkb-10/
- https://healthperfect.ru/uzlovataya-eritema.html
- https://FoodandHealth.ru/simptomy/uzlovataya-eritema/
- https://BellaEstetica.ru/dermatologiya/eritema.html
- https://venaprof.ru/uzlovataya-eritema/
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_dermatologia/erythema-nodosum